Interview mit Knut Hüneke zu einem Reorganisations-projekt in den Waldkliniken Eisenberg
Lieber Knut, du hast in deiner Zeit in den Waldkliniken Eisenberg zwischen 2009 und 2018 ein ganz besonderes Projekt begleitet, bei dem ein neues Bettenhaus errichtet wurde, gleichzeitig aber der Klinikbetrieb im Hinblick auf das neue Bettenhaus einen Change-Prozess durchlief. Zuerst einmal: was war die Ausgangslage, die euch motivierte, ein solches Projekt überhaupt zu starten?
Da waren zum einen die Visionen der Krankenhausleitung im Hinblick darauf, wo das Krankenhaus in 5-10 Jahren stehen sollte. Und das waren in erster Linie Qualitäts-Visionen. Dann gab es den glücklichen Umstand, dass wir die Zusage für den Neubau eines Bettenhauses erhielten, mit dem wir die Visionen zumindest baulich sozusagen in Stein meißeln konnten. Aber Struktur = Bau muss natürlich auch mit den Prozessen/ Abläufen in Einklang gebracht werden, und wir müssen die Menschen mitnehmen. Daher haben wir zunächst eine Betroffenenbeteiligung bezüglich des Neubauprojektes aufgesetzt und dann dazu begleitend einen Beteiligungsprozess namens DIALOG ZUKUNFT, in dem wir sowohl bestehende Schwächen bearbeiten als uns auch auf den Neubau vorbereiten wollten: Wir wollten uns nicht vom Neubau treiben lassen, sondern definieren, wie wir zukünftig arbeiten wollen, und von den zukünftigen Prozessen her Einfluss auf den Neubau nehmen. Form follows function, aber auch form enables function.
Beispiele: Zentrale oder dezentrale Bettenreinigung, zentrale medizinische Aufnahme mit Boarding-Station oder dezentrale Aufnahme auf den Stationen, Unit-Konzept für ganzheitliche Pflege vs. Funktionspflege.
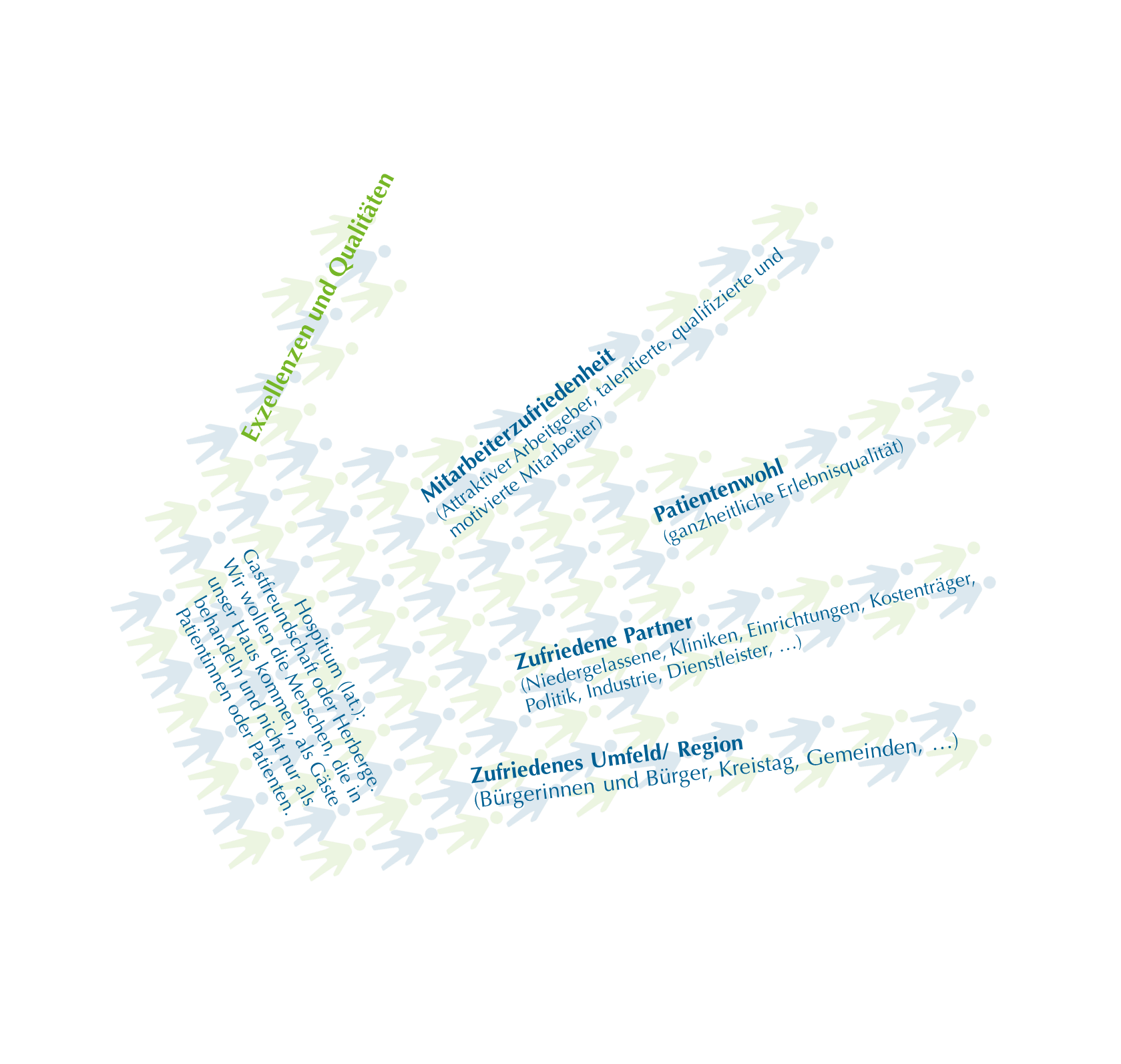
Die “Visionshand” als komprimierte Fassung der Visionen der Krankenhausleitung der Waldkliniken Eisenberg
War eure Ausgangslage vergleichbar mit der anderer Krankenhäuser zur gleichen Zeit? Und wenn ja: War euer Projekt ähnlich dem der anderen betroffenen Einrichtungen, oder was hat es differenziert?
Wir waren und sind zunächst mal ein ganz normales Kreisklinikum in öffentlicher Trägerschaft, allerdings mit dem historischen Glücksfall einer großen Orthopädie: Die Professur für Orthopädie der Universitätsklinik Jena befindet sich an den Waldkliniken Eisenberg. Wir sind die größte universitäre Orthopädie Europas. Daher auch der Name: Waldkliniken Eisenberg – Deutsches Zentrum für Orthopädie.
Aber das begründet keine besondere Ausgangslage. Wir wollten Qualität: Für die Patientinnen, für die Mitarbeiterinnen, für unsere Partner, aber auch für den Landkreis, in dem das Klinikum der größte Arbeitgeber ist.
Wie ist denn dieser Aufwand zur Mitarbeiterbeteiligung kommentiert worden? Wurde der nicht als zu ausufernd beargwöhnt?
Der Aufwand war enorm: 2 Tage für eine Großgruppenintervention zum Neubau in der Stadthalle Eisenberg mit Einladung an alle Kolleg*innen aus Pflege, Medizin, Reinigung, Service und Verwaltung. Und was dann da über die Jahre noch alles folgte an Runden, in denen Tausende von Details abgestimmt werden mussten. Dazu muss noch erwähnt werden, dass wir uns auch umgeschaut haben in Deutschland, aber auch im benachbarten Ausland. Da sind wir hin zu Kliniken, vom Chefarzt bis zur Reinigungskraft und haben geschaut: Wie machen die das, passt uns das bzw. wie machen wir das?
Schnell haben wir aber gemerkt: Es geht nicht nur um Bauliches, sondern wir müssen über Prozesse reden, medizinische Prozesse, pflegerische Prozesse als auch die unterstützenden Prozesse. Wie wollen wir zukünftig arbeiten, stand im Raum.
Daher nochmal 2 Tage dto. als Auftakt für den Dialog Zukunft plus mehr als zwei Jahre Arbeit in 4 Arbeitsgruppen an 16 sog. Zukunftsfragen, die wir aus der Auftaktveranstaltung extrahiert hatten. Alle 14 Tage trafen sich die Arbeitsgruppen mit 10-12 Mitgliedern. Das muss man wollen und sich auch leisten wollen.
Selbst zum Ende hat noch jemand gemeint: Diese Ergebnisse hätten wir auch erreichen können, wenn sich ein paar schlaue Leute zusammengesetzt und überlegt hätten.

Aber das ist gar nicht der Punkt: Die Mitarbeiterinnen sind Expertinnen für ihre Arbeit, kennen die Belange der Patient*innen – die sollten sich einbringen können, sollen gestalten können, ihre Zukunft mit bauen können. Das ist nochmal eine ganz andere Qualität der Aneignung, des Stolzes und des WIR-Gefühls. Und insbesondere Qualität beginnt ja bekanntermaßen im Kopf. Die kann man nicht einfach nur hinstellen oder verordnen, die muss gemeinsam erobert werden. Sonst kannst du einen solch spektakulären Neubau wie das Bettenhaus nicht hinstellen, kannst nicht eine Healing Environment leben, kannst nicht hospes = Gast/ Gastfreundschaft erleb- und erfahrbar machen in einem Hospital, kannst nicht zweimal hintereinander (in 2019 und in 2020) Bestes Krankenhaus Deutschlands seiner Größenklasse werden etc.
Wie habt euer Vorgehen das gegen das herrschende Sparparadigma bei öffentlichen Serviceeinrichtungen durchsetzen können, das ja das Sparziel erst erreicht sieht, wenn auch das letzte Quäntchen Einsparpotenzial realisiert ist?
Ja, es klingt wie Luxus, ein Bettenhaus zu bauen, das die Qualität eines Sternehotels zum Ziel hat und das für alle Patientinnen, also auch die Kassenpatientinnen.

Zunächst einmal musst das Klinikum effizient und effektiv arbeiten, da kannst du dich nicht zurücklehnen, sonst kannst du dir das nicht leisten, denn Qualität kostet Geld. Ansonsten durfte der Neubau aber auch nicht teurer werden als andere Bettenhaus-Neubauten, das wäre gar nicht gegangen, schließlich stecken da Fördermittel drin. Wir haben halt geschaut, was wir auch jenseits der üblichen Krankenhausausstattung nehmen können an Lösungen. Es hat verdammt viel Arbeit gemacht, nicht in die üblichen Kataloge für Krankenhäuser zu greifen, sondern sich im Hotel- oder Spa-Bereich oder bei den Kreuzfahrtschiff-Ausstattern umzusehen und dann zu schauen, ob und wie das auch möglich wäre unter den besonderen Anforderungen, die ein Krankenhaus hat, z.B. im Hinblick auf Hygiene.
Wäre ein solches Projekt heute noch denkbar? Könntet ihr eure Qualitätsziele auch jetzt, bei dem gegenwärtigen brutalen Verdrängungswettbewerb im Krankenhaussektor und die Verzerrungen durch das DRG-System /Anmerkung 1/, noch proklamieren?
Ja, ja und nochmals JA! Die privaten Klinikkonzerne machen doch Umsatzrenditen von z.T. über 25%. Da ist genug Luft drin für Qualität. Man muss es wollen. Und man muss sich überlegen, wie man da hinkommt.
Uns hat mal ein Berater gesagt: Qualität oder Betriebswirtschaftlichkeit, ihr müsst euch entscheiden. Wir haben uns entschieden und haben uns von diesem Berater getrennt.

Und den Verdrängungswettbewerb: Wie kann man dem besser begegnen als mit qualitativen (Alleinstellungs-)Merkmalen, insbesondere bei elektiven Eingriffen, also OPs, wo sich die Patient*innen aussuchen, wo sie diese vornehmen lassen. Das ist voting by feet at it’s best!
Wenn du eine Vision entwerfen solltest – und zwar sowohl aus deiner Perspektive des QM und der Betriebswirtschaft als auch aus der eines potenziellen Patienten, der du ja auch bist – wie würdest du dir eine ideale stationäre Versorgung in Deutschland in 2035 wünschen?
Da könnte ich jetzt ganz ganz weit ausholen, aber beschränken wir es mal auf die wesentlichen Punkte:
Die stationäre Versorgung muss hoch-effizient und effektiv sein, um sich unter den gegebenen Finanzierungsbedingungen Qualität leisten zu können. Dazu gehört das Thema E-Health und ganz viel Digitalisierung, allerdings nicht um ihrer selbst Willen, sondern unter einer ganz klaren Zielsetzung – siehe die Visionen der KH-Leitung.
Dazu gehört aber auch die integrierte Versorgung (ambulant – stationär – Reha – ambulant), denn nur als integrierter Teil der gesamten Versorgungskette (und in solchen Ketten muss gedacht werden) kann die stationäre Versorgung das Beste für die Patientinnen liefern. Und natürlich hat die stationäre Versorgung für die Patientinnen da zu sein. Dort sollen sie sich als Gast fühlen können, als Mensch, dessen Sorgen und Ängste angenommen werden und sie ein Höchstmaß an Heilung oder Linderung erhalten.
Die stationäre Versorgung muss aber auch ein Ort sein, an dem die Menschen gerne arbeiten, wo sie befreit werden von möglichst viel Ballast (Dokumentation, Verwaltung, Suche nach relevanten Informationen) und sich auf das konzentrieren können, warum sie den Beruf gewählt haben: Heilung oder zumindest Linderung für die Menschen die kommen.
Ich bin da nicht der Experte, aber es gibt Konzepte jenseits der immer wieder – seit Corona zumindest temporär etwas leiser geforderten – Konzentration und Ausdünnung: Wohnortnahe Grundversorgung kombiniert mit hochspezialisierten Kliniken, fließende Übergänge zwischen der Diagnostik und Therapie der Grundversorgung und den Spezialkliniken z.B. mit telemedizinischen Lösungen. Bis hin zur Ausgestaltung von Win-Win-Situationen für die Kliniken, die nach derzeitigem Muster ja eher Wettbewerber denn Kooperationspartner sind und sich am Ende noch um die Aufteilung der Erlöse aus den Fallpauschalen streiten müssen.
Aber wie gesagt: Da bin ich nicht der Crack!
Interviewer: Wolf Steinbrecher
Links auf weitere Informationen
Wer noch ein wenig schauen will auf spektakulären Neubau des Bettenhauses:
- Einen virtuellen 360-Grad-Rundgang gibt es unter https://360.waldkliniken-eisenberg.de/
- Den Artikel der Süddeutschen Zeitung über das so benannte “Wunder von Thüringen” vom 20.11.2020 findet sich unter: https://www.sueddeutsche.de/stil/krankenhaus-wellness-hotel-healing-architecture-1.5106082?fbclid=IwAR3coWOIt54_2_0biznCYrR0VaLg_Sp3Y0KDxmUX0uM0O7zxkrJCF9khU3g
- Ein Interview mit dem Architekten Matteo Thun und dem CIO der Waldkliniken Eisenberg David Ruben Thies in der “Management & Krankenhaus” vom 26.04.2021 unter https://www.management-krankenhaus.de/news/holz-hospitality-hospitecture
- Den Mitschnitt eines Webinars von MWonline mit Knut Hüneke über die Beteiligungsprozesse in den Waldkliniken Eisenberg findet sich unter https://managementwissenonline.de/artikel/video-mitarbeiterbeteiligung-in-der-praxis
Anmerkung
/1/ DRG’s = Diagnosis Related Groups (deutsch: diagnosebezogene Fallgruppen). Sie bezeichnen ein Klassifikationssystem, mit dem Krankenhausfälle (Patienten) anhand von medizinischen Daten Fallgruppen zugeordnet werden. In Deutschland wurde das System 2003 zur Abrechnung zwischen Krankenhäusern und Krankenkassen durch „Fallpauschalen“ eingeführt. Die Fallpauschalen setzen Anreize für die Krankenhäuser, Patienten möglichst schnell zu entlassen, damit die Kosten nicht höher werden als die Pauschale.
Ärztevertreter äußerten die Kritik, dass „in Deutschland die DRGs von Beginn an nicht für die Optimierung, sondern zur Dezimierung von Krankenhäusern implementiert“ worden seien. (Quelle: Wikipedia)


